Keratokonus nach Keratoplastik: Brille, Speziallinsen oder formstabile Systeme?
Keratokonus ist eine fortschreitende Hornhauterkrankung, die meist beide Augen betrifft – allerdings oft unterschiedlich stark. Die Hornhaut wird dabei zunehmend unregelmäßig, was zu verzerrtem Sehen und steigendem Astigmatismus führt. In frühen Stadien lässt sich das häufig noch gut mit einer Brille korrigieren. Doch je weiter die Erkrankung fortschreitet, desto mehr rücken Kontaktlinsen ins Spiel – von weichen Speziallinsen über formstabile (RGP-)Linsen bis hin zu Sklerallinsen.
Eine besondere Herausforderung ergibt sich, wenn zusätzlich eine Hornhauttransplantation (Keratoplastik) stattgefunden hat. Dann ist die Ausgangslage noch komplexer: Die Hornhaut ist operiert, das Endothel (die innerste Zellschicht) oft empfindlicher, und die optische Situation kann sehr individuell sein. Welche Korrektur in solchen Fällen wirklich die beste ist, hängt von weit mehr ab als nur dem erreichbaren Visus.
Die zentrale Frage: Was funktioniert im Alltag?
In der Praxis zeigt sich immer wieder: Die Frage „Welche Linse liefert die beste Sehschärfe?“ greift zu kurz. Viel entscheidender ist: Welche Korrektion bietet eine ausreichende Sehqualität bei gleichzeitig guter Verträglichkeit, realistischem Handling und akzeptablem physiologischen Risiko? Denn gerade bei vorgeschädigten Hornhäuten – etwa nach einer Transplantation – verschiebt sich die Risiko-Nutzen-Bewertung deutlich.
Studien und Versorgungsdaten zeigen übereinstimmend, dass die Langzeit-Compliance bei Kontaktlinsen stark von subjektiven Faktoren abhängt: Tragekomfort, Handhabung, empfundener Alltagsnutzen. Diese Faktoren sind teilweise wichtiger als objektive Messwerte. Eine medizinisch sinnvolle Kontaktlinsen-Indikation führt also nicht automatisch zur besten Lösung für den Patienten.
Formstabile Linsen: Guter Visus, aber nicht immer alltagstauglich
Formstabile gasdurchlässige (RGP-)Linsen gelten als Goldstandard bei Keratokonus. Ihre starre Vorderfläche und der darunter liegende Tränenfilm gleichen die unregelmäßige Hornhaut optisch aus – oft mit eindrucksvollen Visusverbesserungen. Allerdings zeigen Langzeitdaten ein weniger eindeutiges Bild: Abbruchraten (sogenannte „Dropouts“) sind in der Praxis relevant. In einer 10-Jahres-Nachbeobachtung von Patienten mit vernarbten Hornhäuten konnte zwar eine deutliche Visusverbesserung mit RGP-Linsen erzielt werden, die langfristige Nutzung blieb aber gering. Gründe waren unter anderem zwischenzeitliche Operationen, Motivationsverlust und wiederkehrende Oberflächenprobleme.
Auch in Keratokonus-spezifischen Studien wird bestätigt: Subjektive Parameter wie Zufriedenheit, Lebensqualität und Adaptationserfahrung erklären die langfristige Compliance stärker als rein biometrische Daten oder Linsenparameter. Wer also nur auf den Visus schaut, übersieht die halbe Geschichte.
Weiche Speziallinsen: Die komfortorientierte Alternative
Individuell gefertigte weiche Keratokonus-Linsen haben in den letzten Jahren als Alternative für RGP-intolerante Patienten an Bedeutung gewonnen. Die Studienlage zeigt, dass sie in ausgewählten Fällen sowohl den Visus als auch den Tragekomfort verbessern können – als „komfortorientierte“ Option, wenn formstabile Linsen nicht vertragen werden.
Wichtig ist dabei ein realistisches Erwartungsmanagement: Weiche Linsen schmiegen sich stärker an die Hornhaut an und reduzieren höhere Aberrationen daher nicht immer im selben Maß wie formstabile Systeme. Die optische Leistung kann – je nach Grad der Irregularität – eingeschränkt sein.
Ein häufiges Missverständnis: Weiche Linsen sind nicht automatisch „physiologisch harmloser“. Hypoxie-bedingte Mechanismen spielen bei jedem Kontaktlinsentragen eine Rolle. Besonders bei älteren Hydrogel-Materialien oder größeren Linsendicken steigt das Risiko. Auch Hornhautverformungen unter Hydrogellinsen sind beschrieben.
Sklerallinsen: Hochwirksam, aber kein Freifahrtschein
Sklerallinsen (einschließlich Mini-Skleral- und Korneo-Skleral-Designs) gehören zu den wirksamsten Optionen bei Keratokonus und irregulären Hornhäuten. Sie überwölben die gesamte Hornhaut, zentrieren oft stabiler als korneale GP-Linsen, reduzieren Aberrationen und können sowohl die Sehqualität als auch die Lebensqualität deutlich verbessern.
In einer größeren retrospektiven Keratokonus-Kohorte mit mindestens einem Jahr Sklerallinsen-Trageerfahrung zeigte sich eine signifikante Verbesserung des bestkorrigierten Visus gegenüber der Brille. Gleichzeitig traten typische „Real-World“-Themen auf: Handhabungsprobleme, Beschlagen der Linse und vereinzelt physiologische Komplikationen. Schwere Ereignisse wie mikrobielle Keratitis waren selten – aber die Alltagsprobleme bleiben relevant.
Patientenbefragungen zeigen häufig eine höhere Zufriedenheit mit Sklerallinsen im Vergleich zu kornealen GP-Linsen – allerdings auf Kosten eines höheren Pflegeaufwands. Dieses „Trade-off“ muss in der Beratung klar kommuniziert werden, um vermeidbare Abbrüche zu verhindern.
Besonderer Fokus: Das Endothel nach Keratoplastik
Bei Augen nach perforierender Keratoplastik unterscheidet sich die physiologische Risikomatrix grundlegend von „gesunden“ Keratokonus-Hornhäuten. Der entscheidende Faktor ist die Endothelzelldichte: Eine geringere Zelldichte in der frühen postoperativen Phase ist mit einem höheren Risiko für ein späteres Endothel-Transplantatversagen assoziiert.
Für die Kontaktlinsenpraxis bedeutet das: Je stärker das Endothel kompromittiert ist, desto geringer ist die verfügbare „Sauerstoff-Reserve“ – und desto wahrscheinlicher kann Sklerallinsentragen zu klinisch relevantem Hornhautödem führen. Eine Studie an Augen nach perforierender Keratoplastik zeigte, dass das Tragen von High-Dk-Sklerallinsen über etwa sechs Stunden zu durchschnittlich rund 3 % Hornhautödem führte – mit deutlichen regionalen Unterschieden und stärkerer Reaktion als bei gesunden Augen.
Die praktische Konsequenz ist nicht „Sklerallinsen vermeiden“, sondern sie bewusst einsetzen: High-Dk-Materialien verwenden, die zentrale Linsendicke minimieren, übermäßige Clearance vermeiden. In der Fachliteratur werden niedrige Endothelzellzahlen als potenzielle Kontraindikation oder zumindest als Vorsichtsfaktor diskutiert. Als pragmatischer Orientierungswert gilt: Besondere Vorsicht bei einer Endothelzelldichte unter 800 Zellen/mm² – wobei dieser Wert als Sicherheitsanker verstanden werden sollte, nicht als starre Grenze.
Fallbeispiel: Wenn die Brille überrascht
Ein Patient stellt sich mit Zustand nach beidseitiger Keratoplastik (Transplantation in den 1990er-Jahren) vor. Sein Wunsch: eine Alternative zu den formstabilen Linsen, die er in einer früheren Anpassung erhalten hatte. Die rechte Linse sei immer wieder herausgefallen, die linke grundsätzlich tragbar gewesen – aber insgesamt habe er sie nicht langfristig genutzt. Ein klassisches Szenario: Optisch wäre „formstabil“ plausibel, aber in der Realität definieren Stabilität, Komfort und Handhabung die Systemgrenze.
Die Befunde zeigen eine ausgeprägte Seitenasymmetrie: Rechts besteht ein sehr hoher kornealer Astigmatismus (keratometrisch über 15 Dioptrien, deutlich irreguläre Muster), links ist die Situation deutlich moderater und regelmäßiger. Diese Konstellation ist nach Keratoplastik typisch – postoperativer Astigmatismus ist häufig und kann die visuelle Rehabilitation trotz klarem Transplantat erheblich einschränken.
Die Überraschung in diesem Fall: Durch eine sorgfältige subjektive Refraktion und anschließende Gleitsichtversorgung konnte ein alltagstauglicher Visus erreicht werden – monokular etwa 0,7 rechts und 0,8 links. Besonders für das linke Auge mit geringerer Irregularität ist dies vollständig konsistent mit der Leitlinienlogik: Solange eine Brille ausreichende Sehqualität bietet, stellt sie eine hochattraktive „Low-Friction“-Korrektion dar – ganz besonders, wenn der Patient bereits negative Vorerfahrungen mit RGP-Linsen hat.
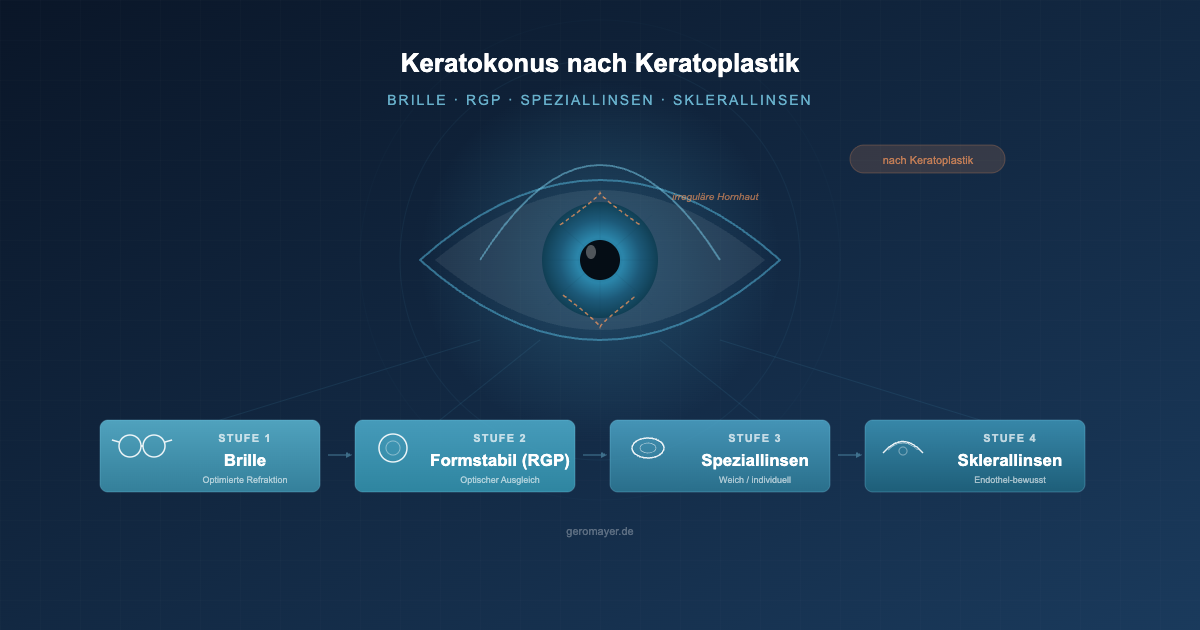
Der stufenweise Korrektions-Algorithmus
Dieses Fallbeispiel zeigt, dass sich ein stufenweiser Ansatz lohnt, bei dem die Brille nicht als „Notlösung“ betrachtet wird, sondern als valide Stufe – mit klaren Kriterien, wann und wie zwischen den Modalitäten eskaliert werden sollte:
- Stufe 1 – Brille optimieren: Solange ausreichender Visus und Sehkomfort erreichbar sind – insbesondere bei (teil-)regulärem Astigmatismus, dem besseren Auge und begrenzten Aniseikonie-Problemen.
- Stufe 2 – Formstabile (RGP-)Linsen: Bei zunehmender Irregularität, wenn die Brille nicht mehr ausreicht. Die starre Vorderfläche gleicht die unregelmäßige Hornhaut optisch aus – oft mit sehr guten Visusergebnissen, aber Stabilität und Komfort müssen individuell passen.
- Stufe 3 – Weiche Speziallinsen: Als komfortorientierte Option bei RGP-Intoleranz – mit dem klaren Hinweis, dass die optische Leistung je nach Irregularitätsgrad eingeschränkt sein kann.
- Stufe 4 – Sklerallinsen: Als Stabilitäts- und Optikhebel bei dezentrierten oder hochirregulären Hornhäuten oder bei RGP-Instabilität – aber mit einer endothelfokussierten Sicherheitsstrategie, besonders nach Keratoplastik.
Monitoring-Empfehlung bei Sklerallinsen auf transplantierten Augen
Wird bei einem Auge nach Keratoplastik eine Sklerallinse angepasst, sollte ein strukturiertes Monitoring erfolgen:
- Baseline-Erfassung: Pachymetrie/Tomographie, klinischer Endothelstatus, wenn möglich Endothelzellmikroskopie
- Frühe Nachkontrollen: Zur Erkennung von Ödem oder Epithelproblematiken
- Regelmäßige Verlaufskontrollen: Langfristiges Monitoring der Hornhautdicke und des Endothelstatus
- Klinische Warnsignale ernst nehmen: Rötung, Photophobie, Visusabfall oder Schmerzen müssen als mögliche Abstoßungs- oder Ödemsignale interpretiert werden – nicht als „normale Eingewöhnung“
Fazit: Die beste Lösung ist die, die getragen wird
Der reflexartige Griff zur Kontaktlinse bei Keratokonus ist verständlich – aber nicht immer zielführend. Gerade nach Keratoplastik verdient jeder Fall eine differenzierte Betrachtung: Was braucht dieses konkrete Auge? Was kann und will dieser konkrete Patient? Und wie sieht die physiologische Reserve aus?
Die Brille verdient ihren Platz als erste Stufe – nicht als Verlegenheitslösung, sondern als bewusste Entscheidung. Kontaktlinsen bleiben dabei als „Plan B“ oder für spezifische Nutzungsprofile unverändert relevant. Entscheidend ist die individuelle Abwägung zwischen optischer Leistung, Alltagstauglichkeit und physiologischer Sicherheit.
Autoren: Lea Schellworth, Gero Mayer