Keratokonus Diagnose – Was passiert jetzt?
Die Diagnose Keratokonus trifft viele Patienten unerwartet. Plötzlich steht ein medizinischer Begriff im Raum, mit dem die meisten vorher nie in Berührung gekommen sind. Die gute Nachricht: Heute gibt es bewährte Methoden, um den Keratokonus zu stabilisieren und Ihr Sehen bestmöglich zu versorgen – Sie können weiterhin ein normales Leben führen. In diesem Artikel erkläre ich, was nach der Diagnose passiert und welche Schritte jetzt wichtig sind.
Was genau ist Keratokonus?
Keratokonus ist eine Erkrankung der Hornhaut, bei der diese sich zunehmend kegelförmig vorwölbt und dünner wird. Die normalerweise gleichmäßig gewölbte Hornhaut verliert ihre Form – das führt zu verzerrtem Sehen, erhöhter Blendempfindlichkeit und häufig wechselnden Brillenwerten. Keratokonus tritt meist in der Pubertät oder im jungen Erwachsenenalter auf und betrifft fast immer beide Augen, oft in unterschiedlichem Ausmaß.
Wie wird Keratokonus diagnostiziert?
Die Diagnose erfolgt in der Regel beim Augenarzt, häufig nachdem Patienten über zunehmende Sehprobleme klagen, die sich mit einer Brille nicht mehr zufriedenstellend korrigieren lassen. Der Augenarzt nutzt eine Hornhauttopographie oder Pentacam-Untersuchung, die ein dreidimensionales Bild der Hornhaut erstellt. Hier zeigt sich die charakteristische kegelförmige Vorwölbung deutlich.
Häufig fällt ein Keratokonus auch bei der Kontaktlinsenanpassung auf – wenn die Hornhaut so unregelmäßig geformt ist, dass herkömmliche Korrekturen nicht mehr funktionieren.
Die vier Stadien des Keratokonus
Keratokonus wird in vier Stadien eingeteilt, je nach Ausmaß der Hornhautvorwölbung. Wichtig zu verstehen: Diese Einteilung gibt eine grobe Orientierung – sie sagt aber nicht alles aus. Entscheidend für die richtige Versorgung sind auch die Lage des Konus auf der Hornhaut, seine Form und wie er sich auf die optische Zone auswirkt. Ein Keratokonus im Stadium 2, der zentral liegt, kann das Sehen stärker beeinträchtigen als ein Stadium 3, das eher peripher ausgeprägt ist.
- Stadium 1 (leicht) – Leichte Hornhautunregelmäßigkeit. Eine Brille kann hier oft noch eine gute Sehschärfe ermöglichen.
- Stadium 2 (mäßig) – Deutlichere Vorwölbung. Kontaktlinsen werden empfohlen – formstabile, weiche Speziallinsen oder Sklerallinsen kommen je nach Situation zum Einsatz. Eine Brille ist oft aber noch ergänzend möglich.
- Stadium 3 (fortgeschritten) – Starke Vorwölbung und Verdünnung. Kontaktlinsen sind das Mittel der Wahl – formstabile Linsen, weiche Speziallinsen oder Sklerallinsen kommen zum Einsatz.
- Stadium 4 (schwer) – Sehr starke Vorwölbung, eventuell Narbenbildung. Hier sind Sklerallinsen meist die beste Option. In manchen Fällen wird eine Hornhauttransplantation erwogen.
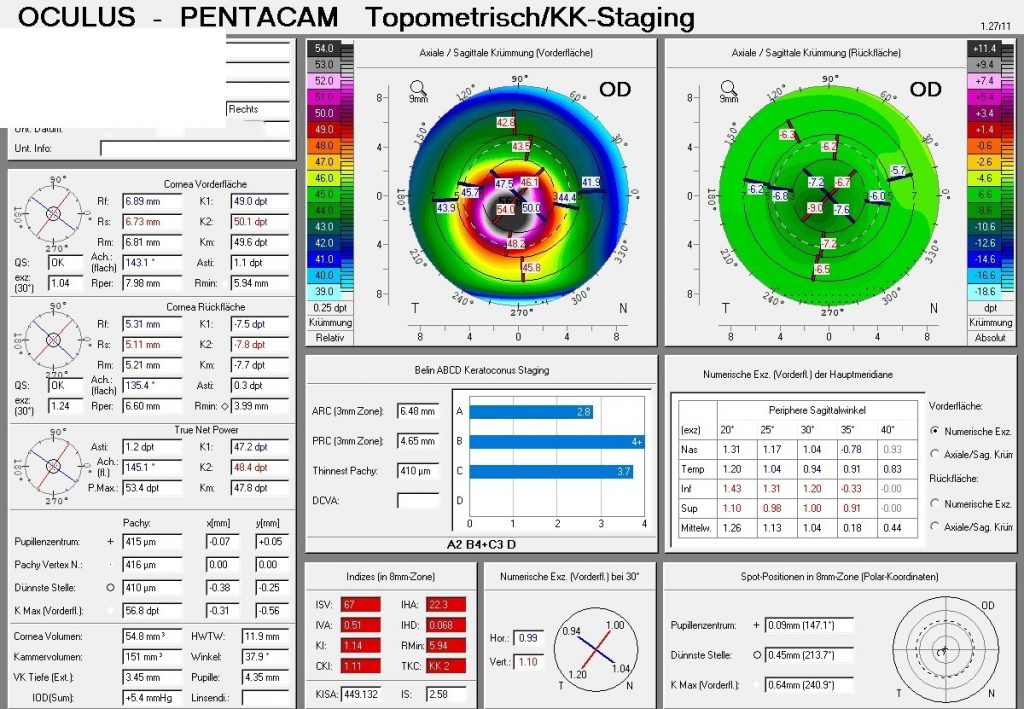
[Abbildung: Hornhauttopographie bei Keratokonus – die Farbverteilung zeigt die kegelförmige Vorwölbung der Hornhaut. Hier wird sichtbar, wie unterschiedlich sich ein Keratokonus auswirken kann, abhängig von Lage und Form des Konus.]
Was Sie jetzt tun sollten: 5 wichtige Schritte
1. Ruhe bewahren
Keratokonus klingt bedrohlich, ist aber kein Grund zur Panik. Die allermeisten Patienten können mit der richtigen Versorgung ein völlig normales Leben führen. Die Erkrankung schreitet oft langsam voran und kommt bei vielen im Erwachsenenalter zum Stillstand.
2. Nicht an den Augen reiben
Augenreiben kann den Keratokonus verschlechtern. Das klingt banal, ist aber einer der wichtigsten Ratschläge. Wenn Ihre Augen jucken (z.B. bei Allergien), verwenden Sie antiallergische Augentropfen statt zu reiben.
3. Einen Spezialisten aufsuchen
Ihr Augenarzt betreut die medizinische Seite – für die Kontaktlinsen-Versorgung brauchen Sie einen erfahrenen Kontaktlinsen-Spezialisten. Die Anpassung von Keratokonus-Linsen erfordert besondere Expertise und Diagnostik. An der Uniklinik Frankfurt biete ich spezialisierte Keratokonus-Kontaktlinsen und Sklerallinsenversorgungen mit modernster Technik an.
4. Crosslinking besprechen
Fragen Sie Ihren Augenarzt nach Corneal Crosslinking (CXL). Bei diesem Eingriff wird die Hornhaut mit UV-Licht und Riboflavin (Vitamin B2) bestrahlt, um sie zu stabilisieren und ein weiteres Fortschreiten zu verlangsamen. Crosslinking ist besonders bei jüngeren Patienten mit progressivem Keratokonus sinnvoll.
5. Unterlagen sammeln
Sammeln Sie von Anfang an alle Befunde: Topographien, Tomographien, Arztbriefe und bisherige Brillenwerte. Diese Dokumentation ist wichtig für die Verlaufskontrolle und für die Krankenkassen-Abrechnung.
Stabilisierung und Sehversorgung: Die zwei Säulen der Keratokonus-Behandlung
Bei Keratokonus gibt es zwei zentrale Baustellen: Erstens die Stabilisierung der Hornhaut – hier kommen ärztliche Eingriffe wie das Crosslinking zum Einsatz, um ein Fortschreiten zu verhindern. Zweitens die Sehversorgung – also die Frage, wie Sie trotz Keratokonus bestmöglich scharf sehen. Hier bin ich als Optiker mit der Anpassung spezialisierter Kontaktlinsen oder Brillen gefragt.
Je nach Stadium und individueller Situation kommen formstabile Kontaktlinsen oder Sklerallinsen zum Einsatz. Die Kosten werden bei Keratokonus in der Regel von der gesetzlichen Krankenkasse übernommen.
Tipp: Die richtigen Pflegemittel sind für Ihre Keratokonus-Linsen genauso wichtig wie die Anpassung selbst. Alle empfohlenen Produkte können Sie über pflegemittel-bestellen.de bequem nachbestellen.
Sie haben die Diagnose Keratokonus erhalten?
Dann kontaktieren Sie mich. Als Keratokonus-Spezialist an der Uniklinik Frankfurt habe ich bereits tausende Patienten mit Keratokonus versorgt. Gemeinsam finden wir die optimale Lösung für Ihre Augen.