Akuter Hydrops bei Keratokonus: Wie eine Sklerallinse das Sehen zurückbringt

Ein Fallbericht aus meiner Praxis – von der Diagnose bis zur erfolgreichen Versorgung
Wenn ein Patient mit der Diagnose „akuter Hydrops“ zu mir kommt, weiß ich: Hier geht es um mehr als nur eine Kontaktlinse. Es geht um Hoffnung, Geduld und am Ende um ein Stück Lebensqualität zurück.
In diesem Beitrag möchte ich Ihnen anhand eines realen Falls zeigen, wie die Versorgung mit einer Sklerallinse nach einem akuten kornealen Hydrops aussehen kann – und warum gerade bei solchen komplexen Fällen die Zusammenarbeit zwischen Augenklinik und Kontaktlinsenspezialist entscheidend ist.
Was ist ein akuter Hydrops?
Beim Keratokonus wird die Hornhaut zunehmend dünner und wölbt sich kegelförmig vor. In seltenen, aber dramatischen Fällen kommt es zu einem sogenannten akuten Hydrops: Die innerste Schicht der Hornhaut, das Descemet-Membran, reißt ein. Kammerwasser dringt in die Hornhaut ein, sie quillt auf und wird schlagartig trüb. Der Patient verliert auf dem betroffenen Auge nahezu vollständig die Sehkraft.
Für Betroffene ist das ein Schock. Von heute auf morgen sieht man auf einem Auge fast nichts mehr. Die gute Nachricht: Ein Hydrops ist behandelbar – und mit der richtigen Versorgung kann das Sehen oft deutlich wiederhergestellt werden.
Der Fall: Akuter Hydrops am linken Auge
Ein Patient mit bekanntem beidseitigen Keratokonus stellte sich in einer Universitätsklinik vor. Am linken Auge war es zu einem akuten Hydrops gekommen. Der Visus lag bei nur noch 1/20 mit Bewegungserkennung – praktisch kein funktionales Sehen auf diesem Auge.
Die Klinik führte eine operative Versorgung durch: Es wurden Murraine-Nähte gelegt und eine Gastamponade in die Vorderkammer eingebracht. Ziel dieser Maßnahme ist es, den Riss in der Descemet-Membran zu stabilisieren und die Hornhaut zum Abschwellen zu bringen.
Das rechte Auge war zu diesem Zeitpunkt bereits bei mir mit einer Sklerallinse von mir versorgt.
Die Nachbehandlung: Geduld ist gefragt
Nach der Operation begann eine Phase, die für den Patienten besonders herausfordernd war: das Warten. Die Hornhaut muss sich langsam klären, die Nähte müssen halten, Entzündungen müssen abklingen.
Über die folgenden Monate habe ich die Entwicklung der Hornhaut dokumentiert und begleitet. Was mich an diesem Fall besonders beeindruckt hat, war die schrittweise, aber stetige Aufklärung der Hornhaut:
Februar 2025 – Wenige Wochen nach der Operation: Die Hornhaut ist noch stark getrübt. Die Murraine-Nähte sind in der Spaltlampenaufnahme deutlich sichtbar. Der Blick auf Iris und Pupille ist erheblich eingeschränkt.
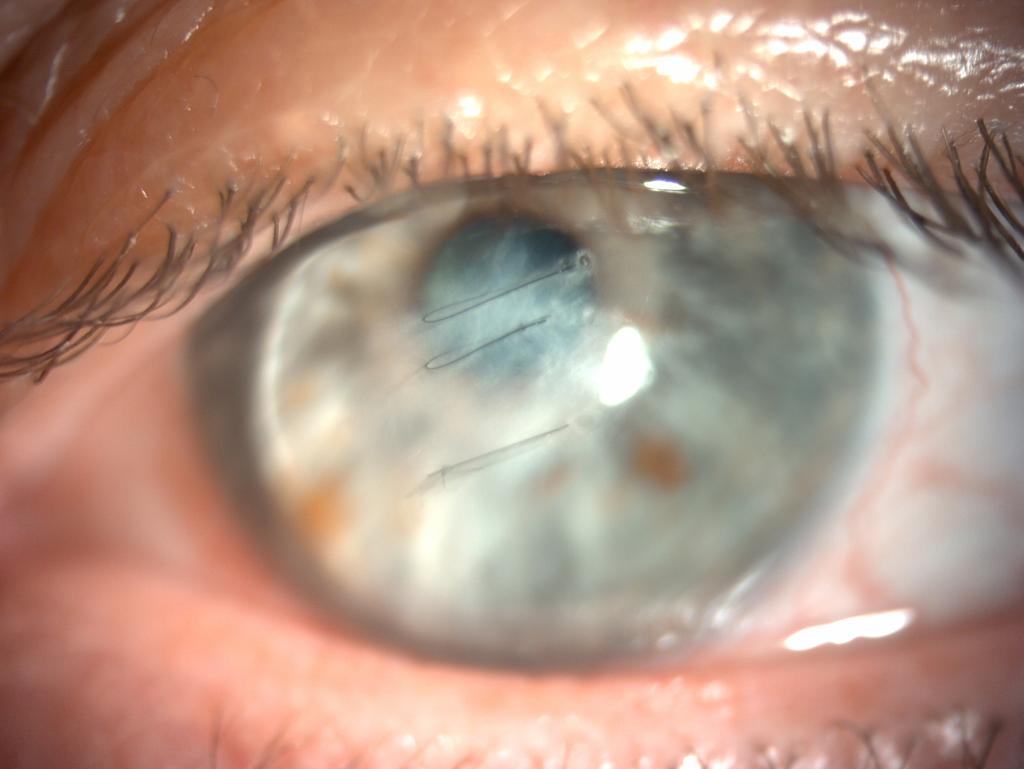
Mai 2025 – Drei Monate nach der OP: Die Trübung beginnt sich zurückzubilden, die Narbenbildung wird sichtbar. Die Hornhaut ist stabil genug – jetzt beginnt die Anpassung der Sklerallinse. Die erste Linse wird aufgesetzt, und der Patient kann zum ersten Mal seit dem Hydrops wieder schärfer sehen.
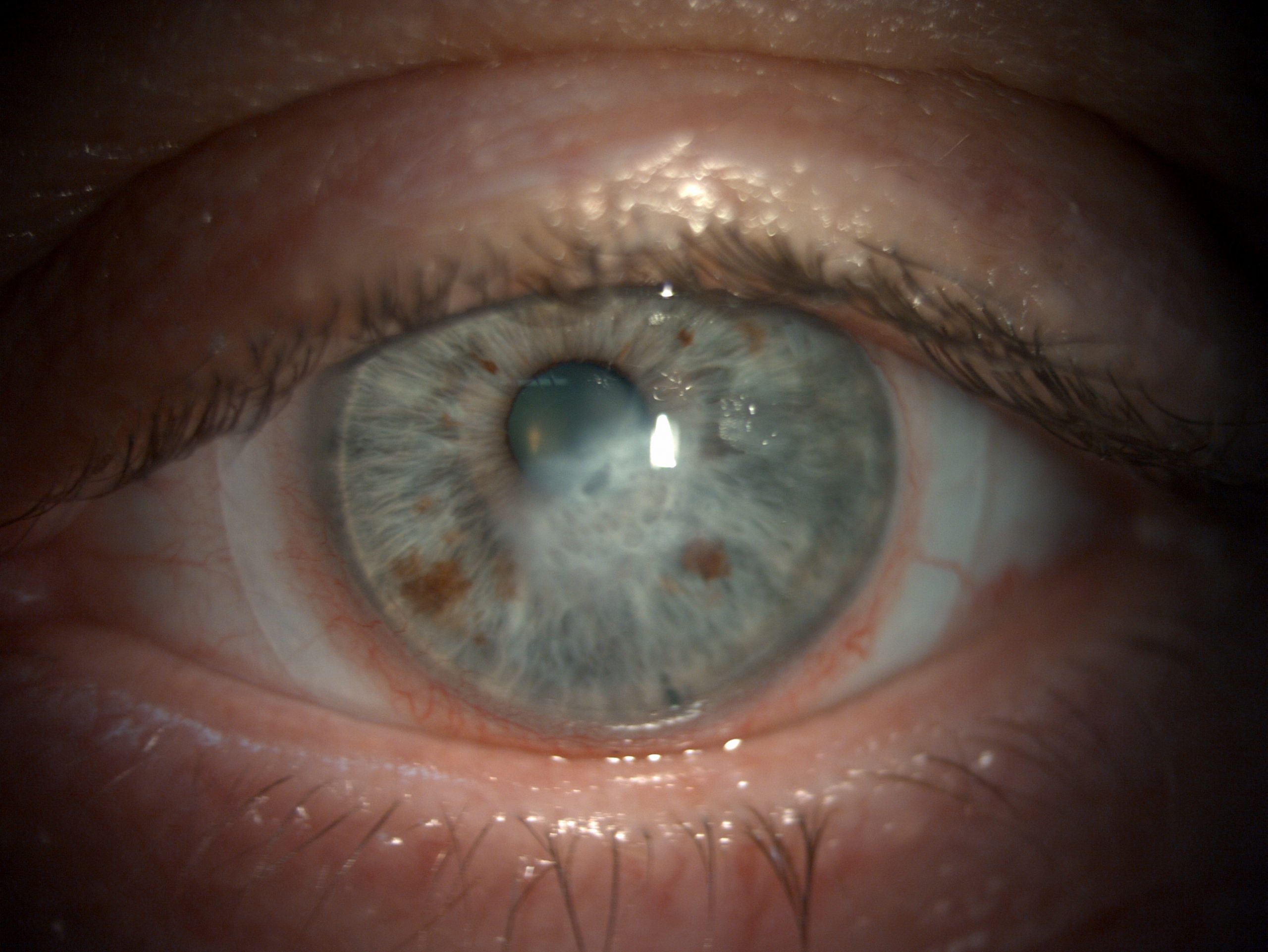
Juni 2025 – Ein halbes Jahr nach OP, einen Monat mit Sklerallinse: Die Hornhaut klart weiter auf. Die Sklerallinse sitzt stabil und wird bei der Kontrolle im OCT dokumentiert. Der Patient kommt gut zurecht.
August 2025 – Acht Monate post-OP: Die Hornhaut hat sich deutlich aufgeklart. Die Sklerallinse wird weiterhin regelmäßig kontrolliert – vor allem im OCT, um die Auflage auf der Narbe zu überwachen.
Februar 2026 – Ein Jahr nach der Operation: Die Hornhaut ist weitgehend klar. Restnarben sind sichtbar, aber die optische Zone ist funktional.
März 2026 – Über ein Jahr nach der Operation und fast ein Jahr mit Sklerallinse: Die regelmäßigen Kontrollen – insbesondere die OCT-Messungen – zeigen einen stabilen Sitz der Linse. Die Narbe ist nach wie vor sichtbar, aber die Sklerallinse überbrückt sie zuverlässig. Der Patient ist zurück im Berufsleben und sieht funktional auf beiden Augen.
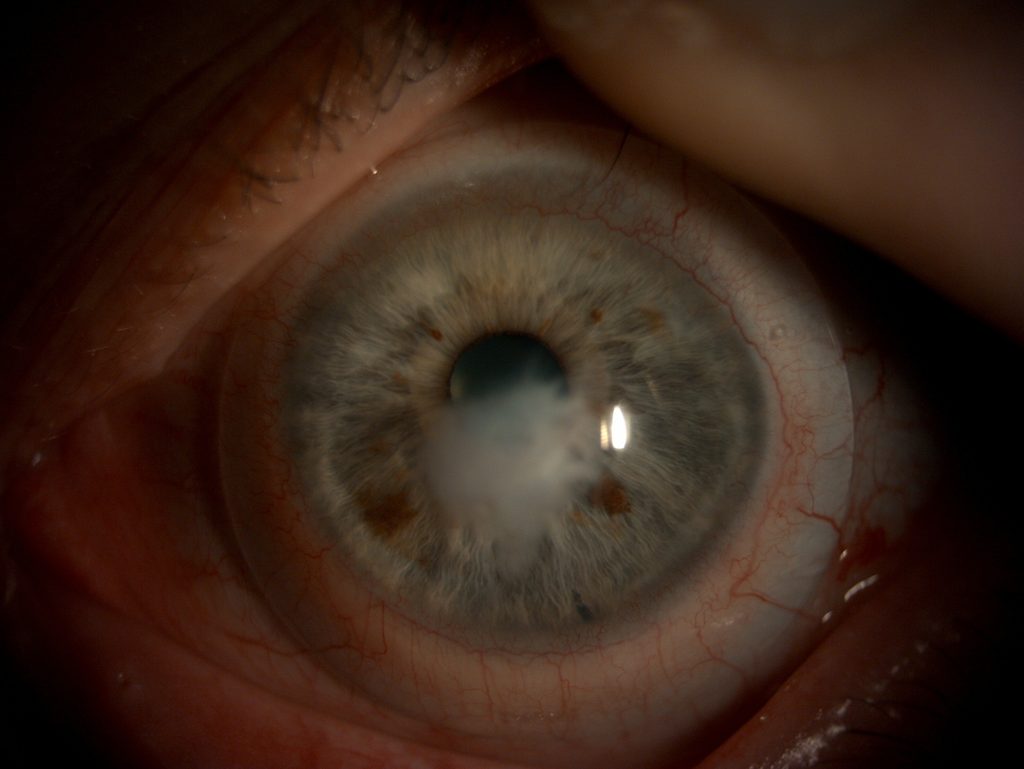
Warum eine Sklerallinse?
Nach einem Hydrops bleibt die Hornhautoberfläche irregulär. Eine Brille kann diese Unregelmäßigkeiten nicht ausgleichen. Herkömmliche formstabile Kontaktlinsen liegen direkt auf der Hornhaut auf – bei einer so stark vernarbten und irregulären Oberfläche ist das problematisch: Der Sitz ist instabil, der Tragekomfort gering, und die Gefahr mechanischer Reizung hoch.
Die Sklerallinse funktioniert anders. Sie überbrückt die gesamte Hornhaut und stützt sich auf der Sklera (dem weißen Teil des Auges) ab. Zwischen Linse und Hornhaut entsteht ein mit Kochsalzlösung gefüllter Spalt – das sogenannte Tränenreservoir. Dieses Reservoir hat gleich mehrere Vorteile: Es gleicht die Oberflächenirregularitäten optisch aus, schützt die empfindliche Hornhaut und sorgt für eine konstante Befeuchtung.
OCT-Diagnostik: Der Blick unter die Oberfläche
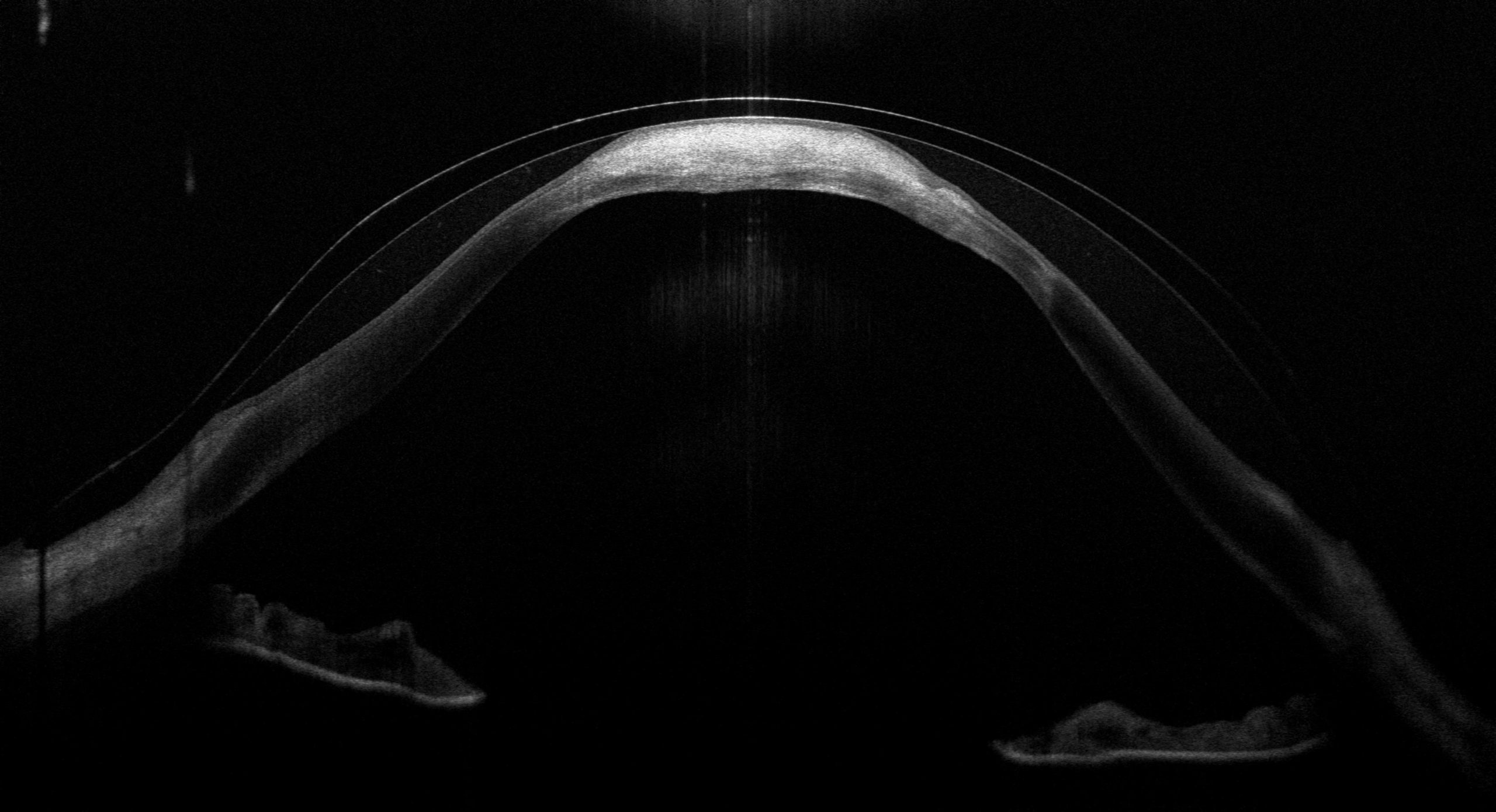
Die Optische Kohärenztomographie (OCT) ist eines meiner wichtigsten Werkzeuge bei der Anpassung und Kontrolle von Sklerallinsen – besonders bei komplexen Fällen wie diesem. Das OCT erstellt hochauflösende Querschnittbilder der Hornhaut und zeigt exakt, wie die Sklerallinse auf dem Auge sitzt: den Abstand zur Hornhaut, das Tränenreservoir darunter und ob irgendwo ein Kontakt entsteht. Was das OCT sichtbar macht, bleibt bei der Spaltlampenuntersuchung oft verborgen – denn ob die Linse tatsächlich auf der Narbe aufliegt, lässt sich mit bloßem Auge nicht beurteilen.
In den OCT-Aufnahmen dieses Falls wird genau das sichtbar: Der Querschnitt zeigt, wie die Sklerallinse sich bogenförmig über die Hornhaut wölbt – und wo sie im Bereich der Hydrops-Narbe aufliegt. Dieser Kontakt zwischen Linse und Narbengewebe wäre bei einer reinen Spaltlampenuntersuchung nicht erkennbar gewesen. Erst das OCT macht diese kritische Stelle sichtbar und ermöglicht eine gezielte Optimierung der Linsengeometrie.
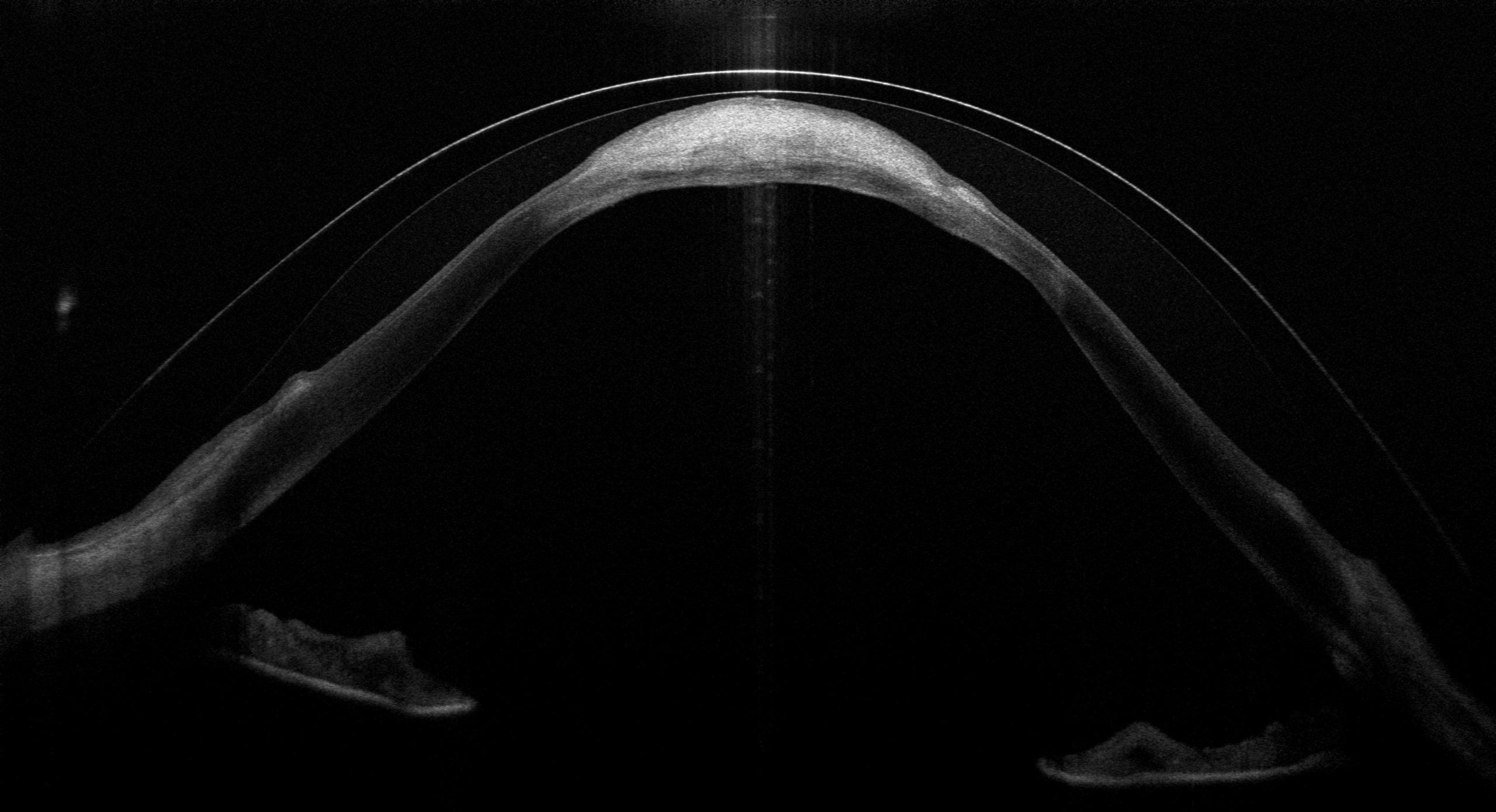
Die aktuellste OCT-Aufnahme vom März 2026 zeigt eindrucksvoll die Auflage der Linse auf dem Narbenbereich – eine Information, die ausschließlich das OCT liefert. Gerade bei einem so ausgeprägten Hydrops sind regelmäßige OCT-Kontrollen unverzichtbar, um den Sitz der Linse langfristig zu beurteilen.

Die Anpassung: Millimeterarbeit mit dem Pentacam HR
Für die Anpassung einer Sklerallinse auf einem solchen Auge braucht es mehr als Erfahrung – es braucht die richtige Messtechnik. Mit dem Oculus Pentacam HR und der speziellen CSP-Software kann ich das Auge bis zu 18 mm vermessen. Das ist entscheidend, denn die Sklerallinse muss über die gesamte Hornhaut hinausreichen und auf der Sklera einen gleichmäßigen, druckfreien Sitz finden.
Jede Sklerallinse ist ein Unikat, individuell berechnet und gefertigt für genau dieses eine Auge. Bei einem Post-Hydrops-Auge kommt es besonders auf die richtige Scheitelhöhe (den Abstand zwischen Linse und Hornhaut) an: zu wenig Clearance, und die Linse berührt die empfindliche Narbe. Zu viel, und es entstehen Blasen oder die Linse wird instabil.
Das Ergebnis
Über ein Jahr nach der Operation und mit individuell angepasster Sklerallinse ist der Patient heute zurück im Berufsleben. Beide Augen sind mit Sklerallinsen versorgt, das Sehen ist funktional – der Alltag funktioniert wieder. Die regelmäßigen OCT-Kontrollen bestätigen: Die Linse sitzt stabil, das Tränenreservoir überbrückt die Narbe zuverlässig.
Natürlich ist das Sehen nicht perfekt. Eine Hornhautnarbe nach Hydrops bleibt bestehen und beeinflusst die Sehqualität dauerhaft. Aber der Unterschied zwischen „fast blind“ und „wieder berufstätig“ – das ist es, was zählt.
Was bedeutet das für Sie?
Wenn Sie selbst von einem Keratokonus betroffen sind – oder wenn Sie als Augenarzt Patienten nach Hydrops betreuen – möchte ich Ihnen Folgendes mitgeben:
Ein akuter Hydrops ist kein Endpunkt. Die chirurgische Versorgung schafft die Grundlage, und die kontaktoptische Rehabilitation mit einer Sklerallinse kann das Sehen oft weit über das hinaus verbessern, was mit einer Brille möglich wäre.
Die enge Zusammenarbeit zwischen Augenklinik und Kontaktlinsenspezialist ist dabei der Schlüssel. In meiner Tätigkeit als Kooperationspartner der Augenklinik sehe ich regelmäßig, wie sehr Patienten von diesem interdisziplinären Ansatz profitieren.
Haben Sie Fragen zu Ihrem eigenen Fall oder möchten Sie einen Termin vereinbaren? Ich freue mich auf Ihren Anruf oder Ihre Nachricht.
Gero Mayer | Der Augenoptikermeister
Telefon: 0176 22 85 68 72
E-Mail: info@geromayer.de
Hinweis: Dieser Fallbericht wurde mit ausdrücklicher Einwilligung des Patienten veröffentlicht. Alle Angaben wurden anonymisiert. Die gezeigten Bilder dienen der fachlichen Dokumentation und Aufklärung.
Bildnachweis: Alle Spaltlampen- und OCT-Aufnahmen © Gero Mayer | Der Augenoptikermeister